عوارض، علل و درمان بیماری کرون روده
آمارها نشان میدهد که 28-1/5 درصد از افرادی که از بیماری کرون روده رنج میبرند، دارای سابقه خانوادگی این بیماری در بین خویشاوندان درجه یک خود هستند؛ با این حال، بر اساس سابقه خانوادگی نمیتوان پیشبینی کرد که چه افرادی به بیماری کرون روده مبتلا میشوند.
بیماری کرون روده در گروه بیماریهای التهابی روده (IBD) قرار میگیرد. نام این بیماری از نام دکتر بوریل کرون که اولین بار در سال 1932 علائم آن را توصیف کرد، گرفته شده است. این بیماری میتواند در هر سنی ایجاد شود؛ اما بیشتر در نوجوانان و بزرگسالان 30-20 ساله دیده میشود.
کرون روده یک بیماری طولانی مدت و مزمن است که زندگی با آن میتواند استرسزا و طاقتفرسا باشد. اگر به این بیماری مبتلا هستید و میخواهید اطلاعات بیشتری درباره آن کسب کنید، مطالعه این مقاله از ایده آل مگ را به شما توصیه میکنیم.
بیماری کرون چیست؟
بیماری کرون، یکی از انواع بیماریهای التهابی روده است که دستگاه گوارش را تحت تاثیر قرار میدهد. درد شکم، اسهال شدید، خستگی، کاهش وزن و سوء تغذیه از علائم التهاب روده هستند.
بیماری کرون روده میتواند دردناک و ناتوانکننده باشد و گاهی وقتها، حتی باعث مرگ بیمار شود. هیچ درمان شناخته شدهای برای بیماری کرون وجود ندارد؛ اما با روشهای مختلف میتوان علائم آن را کاهش داد. این راهکارها کمک میکنند که افراد مبتلا به بیماری کرون روده زندگی عادی و طول عمر طبیعی داشته باشد.
انواع بیماری کرون
با توجه به محل درگیری دستگاه گوارش، بیماری کرون به 6 نوع مختلف تقسیمبندی میشود:
- بیماری کرون گاسترودئودنال: معده و دئودنوم (اولین قسمت روده کوچک) را تحت تاثیر قرار میدهد.
- ژژونوم ایلئیت: در دومین بخش روده کوچک که به آن ژژونوم میگویند، ایجاد میشود. ژژونوم ایلئیت هم مثل کرون گاسترودئودنال از شیوع کمی برخوردار است.
- ایلئیت: در این نوع، آخرین بخش روده کوچک که ایلئوم نام دارد، دچار التهاب میشود.
- ایلئوکولیت: روی ایلئوم و روده بزرگ تاثیر دارد و شایعترین نوع بیماری کرون محسوب میشود.
- کولیت کرون: به روده بزرگ محدود میشود. این بیماری برخلاف کولیت اولسراتیو (نوع دیگری از بیماری التهابی روده)، لایههای عمیق روده را تحت تاثیر قرار میدهد.
- بیماری پری آنال: غالبا شامل فیستول (حفره عفونی نزدیک مقعد)، عفونت بافتی عمیق و زخم روی پوست خارجی اطراف مقعد میشود.
بیماری کرون در کودکان
معمولا بیشتر افرادی که بیماری کرون در آنها تشخیص داده میشوند، در دهه 20 و 30 زندگی قرار دارند؛ با این حال، این بیماری میتواند در کودکان هم ایجاد شود. بیماری کرونی که فقط روده بزرگ را درگیر کند، در کودکان و نوجوانان شایعتر است؛ به همین دلیل، تشخیص بین کرون و کولیت اولسراتیو در این گروه سنی دشوار است.

برای درمان کودکان مبتلا به کرون، از آنتیبیوتیکها، آمینوسالیسیلاتها، داروهای بیولوژیکی، داروهای تنظیمکننده سیستم ایمنی، استروئیدها و اصلاح رژیم غذایی استفاده میشود.
علائم بیماری کرون روده
علائم بیماری کرون میتوانند از خفیف تا شدید تغییر کنند. معمولا این علائم به تدریج ظاهر میشوند؛ با این حال، بعضی از افراد به طور ناگهانی و بدون علامت قبلی، به آنها دچار میشوند.

هنگامی که بیماری کرون روده فعال میشود، علائم و نشانههای زیر را به همراه دارد:
- اسهال
- تب
- خستگی
- کرامپ و درد شکمی
- وجود خون در مدفوع
- زخمهای دهانی
- کاهش اشتها و کاهش وزن
- درد یا ترشح در نزدیک مقعد یا در اطراف آن به علت التهاب ناشی از فیستول
علائم کرون شدید روده
اگر بیماری کرون شدید باشد، به احتمال زیاد علائم زیر را تجربه خواهید کرد:
- التهاب پوست، چشمها و مفاصل
- التهاب کبد یا مجاری صفراوی
- کمبود آهن (کمخونی)
- تاخیر در رشد جسمی یا رشد جنسی در کودکان
چه زمان به پزشک مراجعه کنیم؟
اگر عملکرد و عادات روده (تغییر در تناوب دفع مدفوع، اسهال یا یبوست) شما به طور مداوم تغییر میکند یا علائم و نشانههای زیر را دارید، حتما به پزشک مراجعه کنید:
- درد شکم
- خون در مدفوع
- تهوع و استفراغ
- اسهال که با داروهای بدون نسخه (OTC) درمان نمیشود
- کاهش وزن ناخواسته
- تب با علت ناشناخته که بیش از 1 یا 2 روز طول میکشد
علت ابتلا به بیماری کرون روده
در حال حاضر، علت بیماری کرون روده به طور دقیق مشخص نیست. در گذشته، پزشکان به نقش رژیم غذایی و استرس در بروز این بیماری مشکوک بودند.
امروزه مشخص شده که این عوامل میتوانند علائم بیماری کرون روده را تشدید کنند؛ اما باعث ابتلا به آن نمیشوند. گفته میشود که وراثت و نقص سیستم ایمنی، احتمالا در بروز این بیماری نقش مهمی دارند.
نقص سیستم ایمنی
ممکن است یک ویروس یا باکتری باعث ایجاد بیماری کرون شود؛ با این حال، دانشمندان هنوز موفق به شناسایی چنین عاملی نشدهاند.
وراثت
بیماری کرون روده بیشتر در افرادی مشاهده میشود که اعضای خانواده آنها هم به این بیماری مبتلا هستند. ژنها میتوانند در مستعدتر شدن افراد برای ابتلا به بیماری کرون نقش داشته باشند؛ با این حال، بیشتر افراد مبتلا به بیماری کرون سابقه خانوادگی این بیماری را ندارند.
فاکتورهای مستعدکننده ابتلا به بیماری کرون روده
عوامل و فاکتورهای زیادی وجود دارند که میتوانند خطر ابتلای افراد به بیماری کرون روده را افزایش دهند. برخی از این عوامل، عبارنتد از:
سن
بیماری کرون روده میتواند در هر سنی رخ دهد؛ اما احتمال بروز آن در افراد زیر 30 سال بیشتر است.
نژاد
اگرچه بیماری کرون در هر نژادی مشاهده میشود، اما سفیدپوستان بیشتر در معرض ابتلا به آن قرار دارند.
سابقه خانوادگی
اگر یکی از بستگان درجه یک شما مثل والدین، خواهر، برادر یا فرزند، به این بیماری گوارشی مبتلا باشند، شما هم در معرض ابتلا به آن قرار دارید.
سیگار کشیدن
سیگار کشیدن، یکی از مهمترین عوامل خطر ابتلا به بیماری کرون روده محسوب میشود. سیگار شدت بیماری و احتمال نیاز به جراحی را افزایش میدهد.

اگر سیگار میکشید، باید حتما نسبت به ترک آن اقدام کنید؛ در غیر این صورت، کرون روده همیشه در کمین شما خواهد بود.
داروهای ضدالتهاب غیراستروئیدی
ایبوپروفن، ناپروکسن سدیم و دیکلوفناک سدیم جزء داروهای ضدالتهاب غیراستروئیدی طبقهبندی میشوند. این داروها باعث بیماری کرون نمیشوند؛ اما علائم التهاب روده را تشدید میکنند.
محل زندگی
اگر شما در یک منطقه شهری یا در یک کشور صنعتی زندگی میکنید، احتمال بیشتری وجود دارد که به بیماری کرون مبتلا شوید.
عوارض ابتلا به بیماری کرون روده
کرون روده یک بیماری دردناک و نگران کننده است که در صورت درمان نشدن به موقع، میتواند عوارض زیادی را به همراه داشته باشد! عوارضی که گاها خطرناک و تهدید کننده زندگی خواهند بود.
انسداد روده
بیماری کرون روی کل ضخامت دیواره روده تاثیر میگذارد. با گذشت زمان، بخشهایی از روده دچار زخم میشوند و آبسه میکنند. این آبسه باعث انسداد مجرای روده میشود که برای برطرف کردن آن نیاز به جراحی است.

زخم
التهاب مزمن میتواند به ایجاد زخمهای باز در هر نقطه از دستگاه گوارش از جمله دهان، مقعد و ناحیه تناسلی منجر شود.
فیستول
گاهی اوقات، زخمها به طور کامل در میان دیواره روده گسترش مییابد و ایجاد فیستول میکنند. فیستول که یک اتصال غیرطبیعی بین قسمتهای مختلف بدن است که میتواند بین روده و پوست یا بین روده و یک اندام دیگر، ایجاد شود.
شایعترین نوع فیستول ، فیستولی است که در نزدیک مقعد یا در اطراف آن ایجاد میشود. در بعضی موارد، فیستول عفونی شده و ایجاد آبسه میکند که اگر درمان نشود، خطرناک است.
شقاق مقعدی
شقاق مقعدی (آنال فیشر)، یک پارگی کوچک در بافت مقعد یا در پوست اطراف آن است که ممکن است دچار عفونت شود. معمولا این بیماری با حرکات دردناک روده همراه بوده و ممکن است به فیستول مقعدی منجر شود.
سوء تغذیه
اسهال و درد شکم غذا خوردن را برای بیمار و جذب مواد مغذی را برای روده دشوار میکند. بسیاری از مبتلایان به بیماری کرون روده به دلیل کمبود آهن یا ویتامین B12، به کمخونی دچار میشوند.
سرطان روده بزرگ
اگر بیماری کرون، روده بزرگ را درگیر کند، احتمال ابتلا به سرطان روده بزرگ بیشتر میشود. افراد سالم باید بعد از 50 سالگی، هر 10 سال یکبار، کولونوسکوپی انجام دهند.
اگر به بیماری کرون مبتلا هستید، از پزشک بپرسید که آیا لازم است در سن پایینتر یا فواصل زمانی کوتاهتر کولونوسکوپی انجام دهید یا خیر.
ایجاد سایر بیماریها
بیماری کرون در قسمتهای مختلف بدن مشکلاتی را ایجاد میکند. از این مشکلات میتوان به کمخونی، اختلالات پوستی، پوکی استخوان، آرتریت، بیماری کیسه صفرا و بیماری کبدی اشاره کرد.
خطرات دارویی
بعضی از داروهای بیماری کرون که مانع عملکرد سیستم ایمنی میشوند، در حد ناچیزی خطر ابتلا به سرطانهایی مثل لنفوم و سرطان پوست را بالا میبرند. این داروها احتمال عفونت را هم افزایش میدهند.
استفاده از کورتیکواستروئیدها که یکی از داروهای کرون روده است، میتواند با عوارضی مثل پوکی استخوان، شکستگی استخوان، آب مروارید، گلوکوم (آب سیاه)، دیابت و پرفشاری خون همراه باشد. درباره خطرات و مزیتهای داروهایی که باید بخورید، حتما با پزشکتان مشورت کنید.
لخته شدن خون
بیماری کرون روده، احتمال لخته شدن خون را در عروق افزایش میدهد.
تشخیص بیماری کرون چگونه انجام میشود؟
هیچ آزمایشی وجود ندارد که بتواند به تنهایی این بیماری را تشخیص دهد. معمولا پزشک از چندین روش مختلف برای تشخیص بیماری کرون استفاده میکند، برخی از این روشها عبارتند از:
تستهای آزمایشگاهی
این نوع تستها شامل آزمایش خون و آزمایش مدفوع میشوند:

- آزمایش خون: این تست به تشخیص کمخونی و عفونت کمک میکند. در افراد مبتلا به کمخونی، گلبول قرمز کافی برای حمل اکسیژن به بافتهای مختلف بدن وجود ندارد. (RBC در آزمایش خون)
- آزمایش مدفوع: این آزمایش مشخص میکند که آیا خون مخفی یا ارگانیسمهای مختلف (مانند انگلها) در مدفوع وجود دارد یا خیر. (OB در آزمایش خون)
سایر روشهای تشخیصی بیماری کرون روده
پزشک برای تائید تشخیص خود از کولونوسکوپی و روشهای تصویربرداری کمک میگیرد:
کولونوسکوپی
کولونوسکوپی به پزشک این امکان را میدهد که با استفاده از یک لوله نازک و منعطف که در انتهای آن یک دوربین قرار دارد، کل روده بزرگ و انتهای روده کوچک را مشاهده کند.
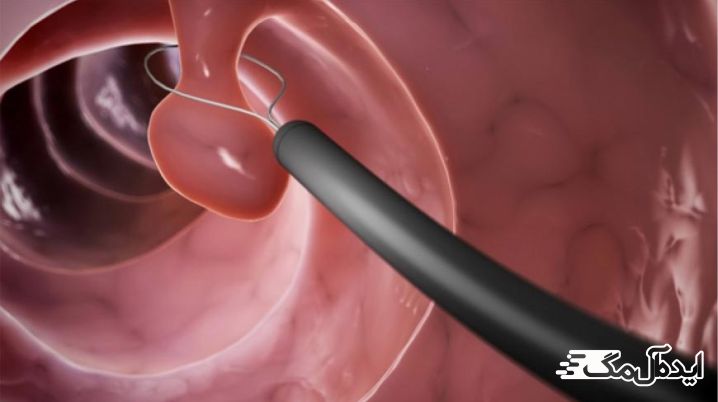
در کولونوسکوپی، پزشک میتواند بخش کوچکی از روده را بردارد و برای بررسی بیشتر به آزمایشگاه بفرستد. در صورت وجود خوشههایی از سلولهای التهابی به نام گرانولوم، ابتلا به بیماری کرون تائید میشود.
توموگرافی کامپیوتری (سی تی اسکن)
سی تی اسکن (CT) در مقایسه با اشعه X استاندارد، اطلاعات و جزئیات بیشتری را در اختیار پزشک قرار میدهد. با سی تی اسکن میتوان کل روده و بافتهای خارج از آن را بررسی کرد. سی تی انتروگرافی (CT enterography)، نوع خاصی از سی تی اسکن است که تصاویر بهتری از روده کوچک ارائه میدهد.
تصویربرداری رزونانس مغناطیسی (MRI)
در MRI از میدان مغناطیسی و امواج رادیویی استفاده میشود تا تصاویر دقیقی از اندامها و بافتها ایجاد شود. MRI به ویژه برای ارزیابی فیستول اطراف ناحیه مقعد (MRI لگن) یا روده کوچک (MR انتروگرافی) مفید است.
آندوسکوپی با کپسول
برای انجام این تست، باید یک کپسول را که داخل آن دوربینی قرار دارد، بخورید. دوربین از روده کوچک عکس گرفته و آنها را به دستگاهی که روی کمربند شما است، منتقل میکند.

این تصاویر روی کامپیوتر دانلود شده و از نظر علائم بیماری کرون روده بررسی میشوند. دوربین بدون اینکه دردی ایجاد کند از طریق مدفوع از بدن خارج میشود. در صورت انسداد روده، آندوسکوپی با کپسول توصیه نمیشود.
انتروسکوپی با کمک بالون
پزشک با استفاده از این روش تشخیصی میتواند قسمتهایی از روده کوچک که اندوسکوپهای معمول به آنها دسترسی ندارند را ببیند. این تکنیک زمانی مفید است که آندوسکوپی با کپسول وجود ناهنجاری را نشان دهد؛ اما تشخیص قطعی نباشد.
تغذیه و رژیم غذایی مناسب برای بیماران کرون
گاهی اوقات، پزشک رژیم غذایی خاصی را توصیه میکند که از طریق دهان، لوله تغذیه (تغذیه انترال یا رودهای) یا ورید (تغذیه پارانترال یا وریدی) به بیمار داده میشود. این کار وضعیت تغذیه بیمار مبتلا به کرون را بهبود میبخشد و به روده اجازه استراحت میدهد.
به بعضی از بیماران پیروی از رژیم غذایی کم باقیمانده یا کم فیبر توصیه میشود تا احتمال انسداد روده کاهش پیدا کند. رژیم غذایی کم باقیمانده حجم مدفوع را کاهش میدهد.
رژیم غذایی مناسب برای مبتلایان بیماری کرون
هیچ شواهدی مبنی بر نقش رژیم غذایی در ابتلا به بیماریهای التهابی روده وجود ندارد؛ اما بعضی از غذاها و نوشیدنیها علائم بیماری کرون روده را به ویژه در زمان شعلهور شدن آن تشدید میکنند.

عمل به توصیههای زیر به کنترل علائم بیماری کمک میکنند:
- کاهش مصرف لبنیات: بسیاری از بیماران متوجه میشوند که کاهش یا حذف لبنیات به بهبود مشکلاتی مثل اسهال، درد شکم و تولید گاز در دستگاه گوارش منجر میشود. ممکن است این بیماران عدم تحمل لاکتوز داشته باشند؛ یعنی، بدنشان نتواند قند شیر (لاکتوز) را هضم کند. این بیماران در صورت مصرف لبنیات میتوانند از مکملهای آنزیم لاکتاز استفاده کنند.
- پرهیز از مصرف وعدههای غذایی حجیم: بهتر است بیماران مبتلا به کرون به جای دو تا سه وعده غذای حجیم از پنج تا شش وعده غذای کم حجم استفاده کنند.
- مصرف مایعات: آب، بهترین مایعاتی است که این بیماران میتوانند مصرف کنند. الکل و نوشیدنیهای حاوی کافئین، روده را تحریک و اسهال را تشدید میکنند. نوشابههای گازدار هم باعث افزایش تولید گاز در روده میشوند.
- مصرف مکمل مولتیویتامین: بیماری کرون توانایی دستگاه گوارش را برای جذب مواد مغذی کاهش میدهد. از سوی دیگر، رژیم غذایی بیماران بسیار محدود و بیمار مجبور است از مصرف بعضی از غذاها خودداری کند؛ به همین دلیل، استفاده از مکملهای حاوی ویتامینها و مواد معدنی توصیه میشود.
- مشورت با متخصص تغذیه: اگر بیمار دچار کاهش وزن شده یا رژیم غذایی او بسیار محدود است، باید به مشاور تغذیه مراجعه کند.
بهترین روشهای درمان بیماری کرون
بیماری کرون روده درمان قطعی ندارد؛ اما پزشک سعی میکند با استفاده از روشهای مختلف، التهاب و در نتیجه علائم بیماری را کاهش دهد.
رایجترین داروهایی که برای درمان بیماری کرون روده تجویز میشوند، عبارتند از:
کورتیکواستروئیدها
پردنیزون و بودزوناید از جمله داروهایی هستند که میتوانند به کاهش التهاب کمک کنند؛ اما برای همه افراد مبتلا به بیماری کرون مفید نیستند.
معمولا اگر بیمار به سایر داروها پاسخ ندهد، از این دسته از داروها استفاده میشود. گاهی اوقات، کورتیکواستروئیدها همراه با داروهای سرکوبکننده سیستم ایمنی تجویز میشوند.
5-آمینو سالیسیلات خوراکی
سولفاسالازین و مسالامین جزء این دسته از داروها طبقهبندی میشوند. در گذشته، از 5-آمینوسالیسیلاتها به طور گسترده استفاده میشد؛ اما در حال حاضر، استفاده از آنها مزایای بسیار کمی دارد.
داروهای سرکوبکننده سیستم ایمنی
این داروها با هدف قرار دادن سیستم ایمنی، میزان التهاب بدن را کاهش میدهند. در بعضی از افراد، ترکیبی از این داروها استفاده میشود تا علائم بیماری کنترل شوند. از داروهای سرکوبکننده سیستم ایمنی میتوان به موارد زیر اشاره کرد:
- آزاتیوپرین و مرکاپتوپورین: پرکاربردترین داروهای سرکوبکننده سیستم ایمنی هستند که برای درمان بیماریهای التهابی روده تجویز میشوند. مصرف این داروها مستلزم پیگیری دقیق پزشک است. کاهش مقاومت در برابر عفونتها، التهاب کبد، تهوع و استفراغ از عوارض جانبی آنها محسوب میشوند.
- متوترکسات: گاهی اوقات که بیمار نسبت به سایر داروها پاسخ مناسبی نشان نمیدهد، از متوترکسات استفاده میشود. بیمارانی که از این دارو استفاده میکنند باید به منظور بررسی عوارض جانبی مثل آسیب به کلیهها تحت نظر پزشک باشند.
داروهای بیولوژیک
این داروها روی پروتئینهای ساخته شده توسط سیستم ایمنی تاثیر دارند. انواع مختلفی از داروهای بیولوژیک وجود دارد که رایجترین آنها عبارتند از:
- ناتالیزوماب و ودولیزوماب: این داروها از اتصال مولکولهای سلول ایمنی (اینتگرینها) به سلولهای روده جلوگیری میکنند. استفاده از داروی ناتالیزوماب ممکن است با یک عارضه نادر اما جدی به نام «لکوآنسفالوپاتی چند کانونی پیشرونده» همراه باشد. این عارضه، یک بیماری مغزی است که به مرگ یا ناتوانی شدید منجر میشود. داروی ودولیزوماب اخیرا برای درمان بیماری کرون تائید شده است. این دارو مانند ناتالیزوماب عمل میکند؛ اما به نظر میرسد که عوارض مغزی ندارد.
- آدالیموماب، اینفلیکسیماب وسرتولیزوماب پگول: این داروها پروتئین سیستم ایمنی به نام فاکتور نکروزدهنده تومور (TNF) را خنثی میکنند؛ به همین دلیل، به آنها مهارکنندههای TNF گفته میشود.
- اوستکینوماب: استفاده از این دارو به تازگی برای درمان بیماری کرون تائید شده است. اوستکینوماب عملکرد اینترلوکین (پروتئینی که در بروز التهاب نقش دارد) را تحت تاثیر قرار میدهد.
آنتیبیوتیکها
بعضی محققان معتقدند آنتیبیوتیکها باکتریهای مضر روده که در فعال شدن سیستم ایمنی روده نقش دارند را کاهش میدهند. معمولا برای درمان بیماری کرون از آنتیبیوتیکهایی مثل سیپروفلوکساسین و مترونیدازول استفاده میشود.
سایر داروها
علاوه بر التهاب، بیماری کرون علائم دیگری هم دارد که برای درمان آنها از داروهای مختلف استفاده میشود. با توجه به شدت بیماری، پزشک مصرف یک یا چند مورد از داروهای زیر را توصیه میکند:
- داروهای ضداسهال: داروهایی مثل دیفنوکسیلات و هیوسین برای درمان اسهال مفید هستند.
- داروهای مسکن: پزشک برای تسکین دردهای خفیف استامینوفن را توصیه میکند. ذکر این نکته ضروری است که ممکن است سایر مسکنها مثل ایبوپروفن یا ناپروکسن سدیم باعث افزایش شدت بیماری شوند.
- مکملهای غذایی: اگر مواد مغذی در روده به خوبی جذب نشوند، پزشک مصرف مکملهای غذایی حاوی ویتامینها و مواد معدنی را توصیه میکند.

عمل جراحی برای درمان التهاب روده
اگر داروها، اصلاح رژیم غذایی و سایر روشهای درمانی موفق به کنترل علائم بیماری نشوند، به جراحی نیاز پیدا میکنید. اگرچه جراحی بیماری را درمان نمیکند، اما تقریبا نیمی از مبتلایان به بیماری کرون حداقل به یک جراحی نیاز دارند.
معمولا اثرات مثبت جراحی برای بیماران مبتلا به کرون موقتی است. در بیشتر موارد، بیماری دوباره عود میکند. بهترین راهکار این است که جراحی با دارودرمانی همراه باشد تا احتمال عود بیماری به حداقل برسد.
تفاوت بیماری کرون روده و کولیت اولسراتیو
بیماری کرون و کولیت اولسراتیو، هر دو، جزء بیماریهای التهابی روده طبقهبندی میشوند و علائم مشابهی دارند؛ اما بیماری یکسانی نیستند و مناطق مختلف دستگاه گوارش را تحت تاثیر قرار میدهد.
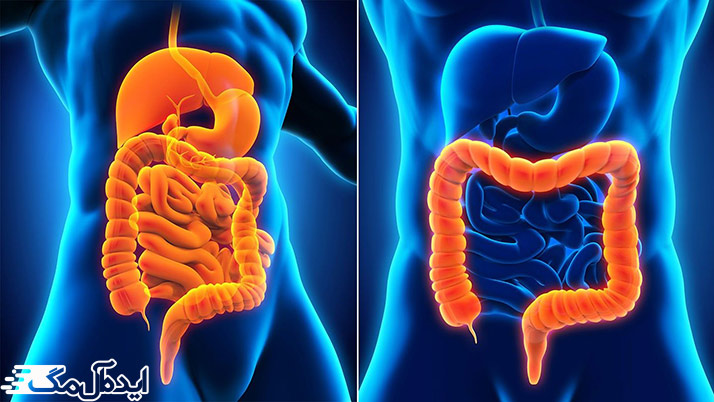
تفاوت بیماری کرون با کولیت اولسراتیو به محل درگیری دستگاه گوارش مرتبط است. بیماری کرون میتواند در هر قسمتی از دستگاه گوارش از دهان گرفته تا مقعد، مشاهده شود؛ اما کولیت اولسراتیو فقط روده بزرگ و راست روده را درگیر میکند. بیماری کرون روی تمام لایههای بافت روده تاثیر دارد؛ اما کولیت اولسراتیو فقط روی خارجیترین لایه بافت پوشاننده روده بزرگ که مخاط نام دارد، اثر میگذارد.
آیا پیشگیری از بیماری کرون امکانپذیر است؟
هیچ راهکاری برای پیشگیری از بیماری کرون وجود ندارد. اصلاح سبک زندگی میتواند علائم بیماری را کنترل کند و احتمال شعلهور شدن آن را کاهش دهد.

بیماران مبتلا به کرون باید موارد زیر را رعایت کنند:
- رژیم غذایی سالم و کمچرب داشته باشند.
- از مصرف سیگار خودداری کنند.
- به طور منظم ورزش کنند.
- به کمک ورزش، مدیتیشن و یوگا استرس خود را کنترل کنند.
کلام پایانی
بیماری کرون، یک بیماری التهابی است که امکان وقوع آن در هر بخشی از دستگاه گوارش وجود دارد. شدت این بیماری از خفیف تا شدید متغیر است و علائم آن میتواند با گذشت زمان تغییر کند. معمولا افراد مبتلا به کرون از علائمی مثل اسهال، خستگی، درد شکم و کاهش وزن ناخواسته شکایت دارند.
علیرغم پیشرفتهای علم پزشکی، باید درباره بیماری کرون تحقیقات بیشتری انجام شود. محققان دقیقا نمیدانند که این بیماری چگونه شروع میشود، احتمال بروز آن در چه افرادی بیشتر است یا چگونه میتوان آن را به بهترین نحو کنترل کرد.
در صورتی که همچنان در این رابطه سوال یا ابهامی دارید حتما در بخش نظرات همین مقاله مطرح کنید تا در اولین فرصت، پاسخگوی شما عزیزان باشیم.
سوالات متداول
محققان نمیدانند که بیماری کرون چرا و چگونه ایجاد میشود. ممکن است این بیماری از یک واکنش خودایمنی که در آن سیستم ایمنی به اشتباه به سلولهای سالم حمله میکند، ناشی شود.
بیماری کرون کار و زندگی شخصی بیمار را مختل میکند؛ همچنین میتواند استرس مالی زیادی را به بیمار تحمیل کند. در حالت عادی، این بیماری خطرناک نیست؛ اما اگر به موقع درمان نشود، میتواند عوارض کشندهای را ایجاد کند. از مهمترین عوارض التهاب روده میتوان به عفونتهای شدید و سرطان روده بزرگ اشاره کرد.
در 3 دهه گذشته، محققان به پیشرفتهای زیادی در زمینه درمان بیماری کرون دست یافتهاند؛ اما متاسفانه درمان قطعی برای این بیماری وجود ندارد. داروها، جراحی و اصلاح سبک زندگی میتوانند به کنترل علائم کمک و از شعلهور شدن آنها جلوگیری کنند.
زنان مبتلا به بیماری کرون به احتمال زیاد یک بارداری طبیعی و یک نوزاد سالم خواهند داشت؛ اما بعضی از داروها میتوانند به جنین آسیب بزنند. اگر قصد بارداری دارید یا به طور ناخواسته باردار شدهاید، خودسرانه مصرف داروهای خود را قطع نکرده و با پزشک مشورت کنید. شعلهور شدن بیماری در زمان بارداری احتمال سقط جنین، زایمان زودرس و تولد نوزاد کم وزن را افزایش میدهد.

